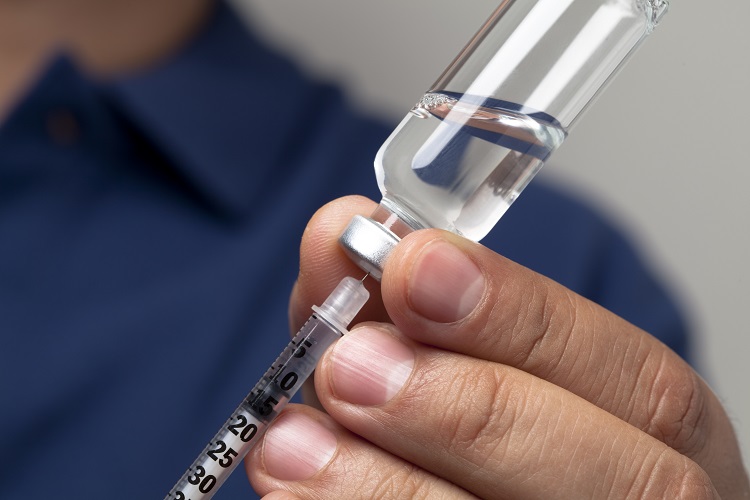
Infirmières surchargées : la patiente reçoit une double injection d'insuline
Toute erreur médicale, dès lors qu'elle a été détectée, doit être immédiatement signalée et rattrapée.
Découvrez le diagnostic des causes de cet incident lors duquel une patiente a reçu une double dose d'insuline en chirurgie.
Sommaire
Rappel des faits
Mme M., 49 ans, consulte son médecin traitant pour des saignements vaginaux abondants depuis plusieurs cycles. Lors de l’interrogatoire, elle signale également une impression de pesanteur dans le petit bassin et des envies fréquentes de mictions. Il est également intéressant de préciser que la patiente n’a pas vu de gynécologue depuis près de 7 ans. L’examen gynécologique retrouve un utérus très augmenté de volume.
Les examens d’imagerie demandés par le praticien mettent en évidence un utérus polymyomateux. Les saignements restent importants malgré les traitements médicamenteux initiés. La patiente est alors orientée vers un gynécologue pour un avis spécialisé, Mme M. est prévenue qu’un traitement chirurgical peut lui être proposé.
Le spécialiste, après un examen clinique minutieux, un interrogatoire précis et la lecture attentive des examens d’imagerie médicale, propose à la patiente une hystérectomie voie haute, car l’utérus est trop volumineux pour pouvoir lui proposer une intervention par voie naturelle.
L’intervention est acceptée par la patiente, et elle réalise la consultation d’anesthésie dans les jours qui précédent l’intervention. Il est relevé dans ses antécédents un diabète de type 1, avec un traitement par Umuline® NPH à raison de 30 UI le soir et de l’Umuline® Rapide aux 3 repas selon les préconisations du diabétologue – activités physiques – nature du repas.
L’intervention se déroule sans problème le jour prévu : le chirurgien ne rencontre aucune difficulté technique. L’anesthésie se déroule sans incident particulier : aucune glycémie anormale à signaler, avec un dosage capillaire de sortie de la salle de surveillance post-interventionnelle à 1,2 g/dl.
Le chirurgien planifie une sortie au 3e jour, en accord avec la patiente, pour une meilleure prise en charge de la douleur post-opératoire.
Le séjour en service de chirurgie n’appelle pas de commentaire particulier jusqu’au soir du 2e jour post-opératoire : la charge de travail est lourde dans le service, et dans une dynamique d’entraide, la seconde infirmière propose à la première de l’aider à finir son tour de soins du soir. Elle prend en charge 4 patients proposés par sa collègue, et administre notamment à Mme M. la dose d’Umuline® NPH du soir.
Ce n’est que lors de la saisie des soins effectués a posteriori par la 1ère IDE qu’elle s’aperçoit de l’erreur : elle avait en fait déjà administré la dose d’Umuline® NPH du soir (retranscription de son plan de soins papier sur le DPI). Sa collègue n’avait pas pu le voir par défaut de traçabilité extemporanée sur le DPI (elle bénéficie d’un ordinateur opérationnel, avec une batterie qui permet un tour de soins complet).
Elle prévient immédiatement l’anesthésiste de garde (MAR) et part immédiatement au lit de la patiente pour prendre une série de constantes. La seconde injection a eu lieu 55 minutes auparavant. La mesure de la glycémie capillaire donne une glycémie à 0,9 g/dl. Le MAR décide, après explications données à la patiente, de la transférer en unité de surveillance continue pour ajuster au mieux l’apport en glucides nécessaire à couvrir ce surdosage d’insuline. Cette décision est prise au vu de la charge de travail de nuit du service.
Conséquences
Cette erreur médicamenteuse a eu comme conséquences :
- Une prolongation du séjour en établissement de santé de 2 jours.
- Un séjour en unité de surveillance continue non programmé.
- L’inquiétude de la patiente et de son conjoint à l’annonce de cette erreur.
- L’expression de son mécontentement vis-à-vis de l’équipe a posteriori par le biais d’un courrier de réclamation à destination de la direction générale de la structure de soins.
- L’inquiétude des 2 IDE qui ont pris en charge la patiente.
Analyse des causes
L’exploitation de la fiche de déclaration d’événement indésirable par le groupe de professionnels chargé de la veille a retenu leur attention au motif qu’il s’agit d’un médicament à risque identifié au sein de la structure de soins : cette erreur médicamenteuse (EM) et ses conséquences interpellent les professionnels de santé du COVIRIS qui souhaitent connaitre les raisons qui ont conduit à cet incident, les comprendre et trouver éventuellement des actions correctrices à mettre en place.
Une analyse de risque à posteriori est donc réalisée par le gestionnaire de risques de l’établissement et le pharmacien.
La méthode REMED, proposée par la Société Française de Pharmacie Clinique (SFPC), recommandée par la Haute Autorité de Santé, est retenue.
Cette méthode est décrite dans le classeur REMED mis à disposition sur le site de la SFPC. Pour cette analyse, les outils suivants ont été choisis :
- La liste des questions proposées pour faciliter le recueil des informations concernant l’incident/accident.
- Les éléments signifiants pour caractériser l’EM.
- La liste des 250 causes ou facteurs contributifs à la survenue de l’EM.
- Le plan d’actions d’améliorations, document qui doit nous permettre de structurer l’action, mais également de jalonner son suivi.
La liste des questions a permis de résumer les faits relatés ci-dessus :
Caractérisation de l’EM
Catégorie du produit de santé : | Insuline -> médicament identifié à risque |
Libellé du produit 1 : | UmulineNPH |
Nature de l’erreur : | Erreur de dose - surdose |
Niveau de réalisation : | Erreur avérée / identifiée après avoir atteint la patiente |
Gravité constatée de l’EM : | Majeure |
EM porteuse de risque : | Oui |
Étape initiale de survenue : | Administration du principe actif |
Diagnostic des causes
8 domaines de facteurs contributifs :
M = produits de santé – P = patient – S = professionnel de santé – PP = pratiques et procédures opérationnelles – E = équipe – CT = environnement de travail – O = organisation et management – I = institution
Les facteurs contributifs retenus et leurs justifications :
- P : Exposition au risque de « never events » (médicaments à haut risque…) : patiente diabétique insulino dépendante connue des professionnels de santé.
- P : Comportement passif, indifférent, inattentif : patiente se disait confiante vis-à-vis de l’équipe paramédicale – précise qu’elle pensait que la seconde injection était le traitement par Héparine à Bas Poids Moléculaire prescrit pour prévenir les troubles thromboemboliques, administré avec anticipation par rapport à l’heure prévue – mais n’a pas questionné l’IDE sur la nature de l’administration médicamenteuse réalisée – patiente habituellement actrice de la prise en charge de sa pathologie (autonomie totale en dehors de l’établissement de santé).
- S : Erreur de manipulation informatique : la 1ère IDE a convenu qu’elle renseigne le DPI…après son tour de soins…
- S : Insuffisance ou défaut de qualités relationnelles avec le patient et/ou l’entourage et/ou la famille : la 2e IDE n’a pas informé la patiente de la nature du traitement administré.
- PP : Défaillance dans le respect des bonnes pratiques : par l’absence d’informations délivrées à la patiente par l’IDE lors de l’administration de la 2e injection d’insuline.
- PP : Défaillance dans les transmissions quelles qu’elles soient : la 1ère IDE s’est trompée dans le contenu des éléments transmis à sa collègue. Au moment de l’échange entre collègues, elle a été interrompue par une famille qui souhaitait des renseignements sur l’évolution d’une patiente.
- PP : Enregistrement de la traçabilité manquant, tardif ou erroné : la 1ère injection d’insuline n’a pas été tracée sur le DPI en temps réel par l’IDE en charge de la patiente -> pratique non conforme par rapport au process institutionnel qui demande une saisie en temps réel de tous les soins réalisés.
- E : Défaut de communication orale dans l’équipe : la 1ère IDE s’est trompée en renseignant sa collègue sur les patients qu’elle lui confie.
- E : Fonctionnement peu propice à la transmission d’informations : Le tour de soins avait pris beaucoup de retard cet après-midi-là (près de 55 mn).
- CT : Mauvaises conditions de travail : interruptions liées aux visites -> cet après-midi-là, de nombreuses familles souhaitaient connaître l’évolution post-opératoire de leur proche. Il convient de signaler que la veille, 9 patients avaient bénéficié d’une intervention chirurgicale.
- CT : Insuffisance ou obsolescence du parc informatique ou du réseau : l’un des ordinateurs n’a pas l’autonomie suffisante pour la réalisation d’un tour de soins complet -> mise à disposition d’un chariot mobile équipé d’un ordinateur portable = matériel ancien avec autonomie insuffisante de la batterie. On peut également noter que le Wi-Fi de l’établissement est très lent. Ce point a été signalé à plusieurs reprises par les soignants.
- O : Charge de travail excessive ou inadaptée : la charge de travail était particulièrement lourde ce jour-là (5 retours de bloc, 4 entrées pour une intervention le lendemain).
- O : Indisponibilité de personnel apte de haut niveau : la 2ème IDE est intérimaire, et a été mobilisée pour palier une absence de dernière minute (annoncée le matin même) et devant l’impossibilité de trouver un personnel fixe (épidémie de gastro-entérite saisonnière).
- O : Formation ou accompagnement insuffisant du personnel intérimaire : L’IDE issue de l’équipe a dû lui expliquer « rapidement » le fonctionnement du service, et organiser une répartition des tâches cohérentes avec les compétences de cette jeune professionnelle (8 mois de diplôme).
- O : Interruption de tâches acceptées-non gérées dans l’organisation des soins : les professionnels questionnés sur cette thématique précisent que cette problématique n’a jamais été discutée au sein de l’équipe – Plus encore, le constat de départ est que cet état de fait est inéluctable.
- O : Culture de signalement des événements indésirables insuffisants : l’IDE qui a constaté l’erreur et qui a permis de la récupérer n’a pas fait de déclaration en première intention. C’est la responsable médicale du service qui l’a incitée fortement à signaler cette erreur.
- I : Absence d’anticipation des risques liés à la prise en charge médicamenteuse : lors de l’analyse de cet événement indésirable, la thématique sur les médicaments identifiés à risque ne semble pas avoir été prise en compte par les professionnels paramédicaux.
Enseignements et actions retenues
Sensibilisation de tous les professionnels de la structure de soins sur la nécessaire vigilance lors de l’utilisation d’un médicament à risque à toutes les étapes de la prise en charge : un quick audit sur cette thématique sera organisé rapidement, et en fonction des résultats, une séance de sensibilisation de tous les acteurs de santé sera programmée.
Sensibilisation sur la nécessité d’informer le patient sur le médicament qui va être administré : rappel du double intérêt de cette pratique
- Soins éducatifs à destination du patient.
- Patient acteur de sa prise en charge.
Rappel nécessaire sur l’intérêt d’une traçabilité extemporanée, pour un niveau de sécurité optimale pour le patient.
Inventaire des ordinateurs obsolescents au sein de la structure et remplacement des équipements identifiés déficients (remplacement batterie ou ordinateur en fonction de leur date de mise en service). Étude en parallèle pour l’achat de chariot équipé de batterie pour une utilisation plus longue des ordinateurs à distance d’une prise secteur.
Une réflexion au sein du service sera initiée sur la thématique de l’interruption de tâches : une sensibilisation sur leurs impacts, déterminer les tâches qui ne doivent pas être interrompues, déterminer les moyens à mettre en œuvre pour les éviter…
Rappel et sensibilisation sur le système de signalement des événements indésirables de l’institution, avec la charte d’incitation au signalement et la charte de non-punition pour encadrer l’engagement institutionnel de la démarche.
En conclusion
L’analyse de cette erreur a permis de sensibiliser de nouveau les équipes sur la nécessité d’avoir une vigilance accrue sur la prise en charge des médicaments à risque.
L’analyse de cette erreur a permis également de rappeler la nécessité de déclarer les événements indésirables ou les événements porteurs de risques.
Le non-respect d’une procédure institutionnelle par défaut d’équipement opérationnel justifie un signalement systématique jusqu’à l’obtention de son remplacement.
Dans un souci de pédagogie, la pyramide de Bird peut permettre une meilleure compréhension de cette dynamique positive pour l’équipe et/ou l’institution…