Les oublis de corps étrangers au bloc opératoire : une fatalité ?
Depuis des décennies, des oublis de corps étrangers au bloc opératoire sont régulièrement constatés, malgré les outils de prévention déployés par les équipes chirurgicales… Depuis 2010, afin de mieux prévenir les risques, la Haute Autorité de Santé (HAS) a rendu exigible la check-list "sécurité du patient au bloc opératoire", à travers la procédure de certification des établissements de santé. Cet outil a-t-il permis de supprimer cette typologie d’événement indésirable grave dans les blocs opératoires ?
Sommaire
Quelques éléments de contexte
L’oubli de corps étrangers dans le champ opératoire est un risque iatrogène rare, mais il doit être considéré comme un "never event", un événement qui ne devrait jamais arriver. Les sources de données, en termes de fréquence, sont rares.
Selon le Professeur René AMALBERTI, dans son ouvrage "Piloter la sécurité"(1), l’incidence estimée de l’oubli de textiles est de 1/9000 à 1/19000. Elle varie selon la zone opérée. Les chirurgies les plus concernées sont celles des grandes cavités, comme en chirurgie digestive (incidence 1/1000 à 1/5000), pour lesquelles les signes cliniques sont précoces et souvent infectieux.
Selon une publication de l’ARS Aquitaine, PRAGE de juin 2013, "Oubli de corps étranger intra-abdominal", "la fréquence des oublis de corps étrangers après chirurgie abdominale est difficile à établir car toutes les observations ne sont pas rapportées". Les auteurs s’accordent pour dire que c’est une complication rare, dont la prévalence se situe entre 0,02 % et 0,1 % des interventions...".
Au Royaume-Uni, entre le 1er avril 2018 et le 31 janvier 2019, le National Health Service (système de santé publique), a recensé 423 "Never Events", dont :
- 165 opérations pratiquées sur un mauvais endroit,
- 91 corps étrangers oubliés,
- 58 erreurs d’implants ou de prothèses.
C’est pour prendre en compte ce risque et tenter de le maîtriser, que l’Organisation Mondiale de la Santé (OMS) a initié la dynamique de la check-list. En 2008, dans le cadre d’un programme mondial d’amélioration de la sécurité en chirurgie, elle a préconisé un outil simple et facile à mettre en œuvre, expérimenté dans 8 établissements de santé par pays.
La check-list "sécurité du patient au bloc opératoire" un moyen de lutter contre les oublis ?
Voici la synthèse de la méthode retenue :
Objectifs recherchés par l’utilisation de la check-list
1. L’équipe médico-soignante coopère pour éviter toute erreur de site opératoire.
2. L’équipe s’attache à éviter les complications anesthésiques, tout en assurant une analgésie optimale.
3. L’équipe s’assure de la détection et de la prévention de toute détresse respiratoire.
4. L’équipe se prépare à l’éventualité d’une hémorragie abondante.
5. L’équipe contrôle les possibles effets indésirables des traitements mis en œuvre et les allergies connues chez le patient.
6. L’équipe met tout en œuvre pour éviter les infections du site opératoire.
7. L’équipe met en place des mesures pour éviter de laisser in situ des matériels.
8. L’équipe s‘assure de l’identification précise des prélèvements et pièces opératoires.
9. L’équipe développe une communication des informations essentielles pour assurer la meilleure qualité de l’intervention.
10. Les établissements de santé et autorités mettent en œuvre un suivi régulier des structures chirurgicales, activités et résultats.
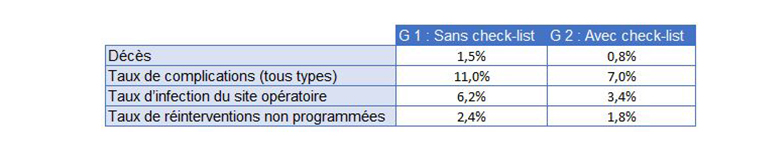
Deux groupes de patients
- Un premier groupe ayant bénéficié d’une intervention chirurgicale sans utiliser une check-list, soit 3 733 patients.
- Un second groupe ayant bénéficié d’une intervention chirurgicale en utilisant une check-list, soit 3 955 patients.
Résultats tous établissements de santé par pays confondus
In Haynes et al. A Surgical Safety Check-list to Reduce Morbidity in a Global Population.
New England Journal of Medicine 360 : 491 – 9 (2009)
En collaboration avec de nombreux représentants des professionnels travaillant au bloc opératoire et en association avec des représentants de patients, la HAS a adapté cet outil en France. Depuis 2010, plusieurs modifications ont permis d’améliorer l’outil initial avant d’aboutir à la version 2018.
Pour le sujet qui nous concerne, le troisième volet de la check-list prévoit un contrôle de plusieurs éléments par la réalisation d’un compte final qui doit être correct (compresses, aiguilles, instruments…).
Cependant, malgré la mise en place obligatoire de la check-list au bloc opératoire via la procédure de certification HAS, ces oublis persistent. Pour preuve, les chiffres issus des bases de données des assureurs, dont la MACSF.
Qu’en est-il des oublis de corps étrangers dans les dossiers de la MACSF ?
Le service Gestion des Risques Médicaux de la MACSF a créé des observatoires du risque médico-juridique pour différentes spécialités médicales ou chirurgicales à risque, à partir des réclamations ou procédures engagées par les patients.
Il s’agit de bases de données répertoriant toutes les réclamations des patients :
- enregistrées à la MACSF,
- impliquant une profession médicale ou chirurgicale donnée,
- sur une période déterminée,
- quel que soit le type de procédure (civil, pénal, amiable...) et l’issue (favorable, défavorable ou sans suite).
L’objectif de ces analyses est de dégager des tendances statistiques sur un risque, mais également de mettre en évidence d’éventuelles récurrences sur les motifs de réclamations. Ces récurrences pourraient objectiver des vulnérabilités dans les process de prise en charge, et permettre ainsi aux professionnels de santé de mettre en place des actions de prévention et de sensibilisation (individuelles et/ou collectives) à ces risques.
Données quantitatives à partir des observatoires
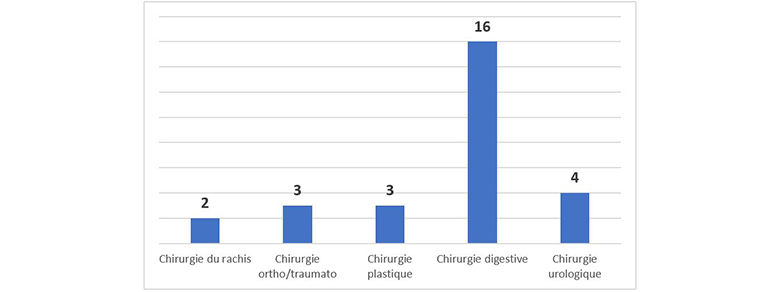
28 dossiers d’oublis de corps étrangers recensés pour 5 spécialités chirurgicales.
Des oublis de corps étrangers ont été observés pour les spécialités chirurgicales suivantes :
- chirurgie du rachis,
- chirurgie orthopédique et traumatologique,
- chirurgie plastique et esthétique,
- chirurgie digestive,
- chirurgie urologique.
La période d’observation concerne les années 2018-2019-2020, soit 3 années après la dernière version 2018 de la check-list "sécurité du patient au bloc opératoire" proposée par la HAS.
Sont définis comme "oubli corps étrangers" tout ou partie d’un dispositif médical (implantable – stérile–réutilisable) qui est resté accidentellement dans le corps humain, en lien direct avec un acte chirurgical.
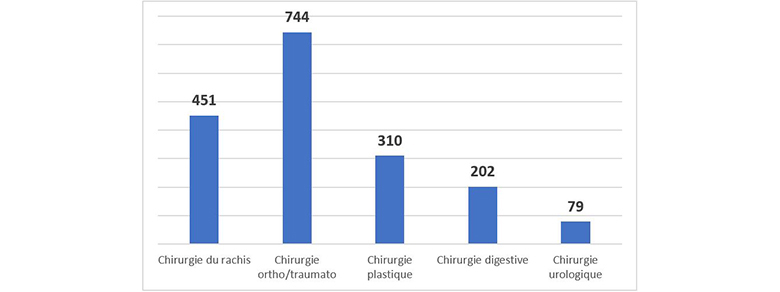
L’échantillon de l’étude comprend 1786 dossiers répertoriant l’ensemble des dossiers ouverts pour les 5 professions chirurgicales concernées :
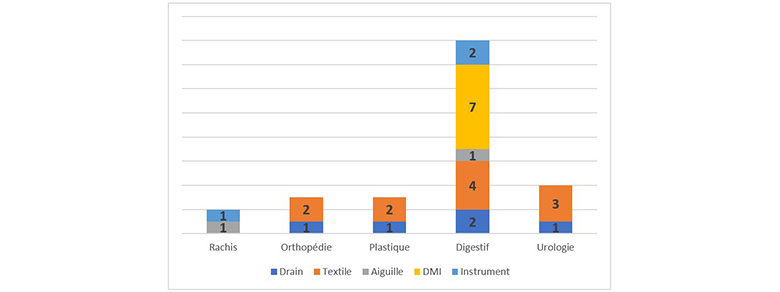
Sur ces 1 786 dossiers, 28 dossiers concernent un oubli des corps étrangers. Leur répartition par spécialité est présentée dans l’histogramme ci-dessous :
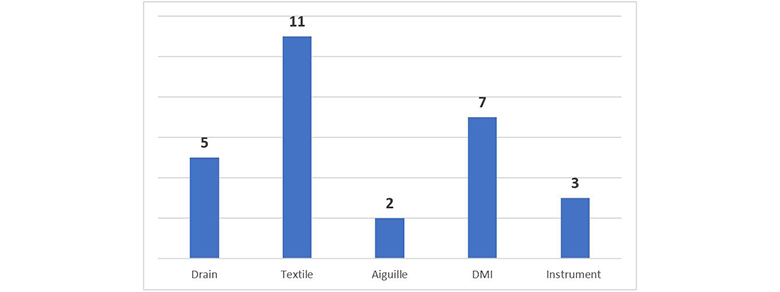
Sur les 28 corps étrangers oubliés, on dénombre :
Précisions sur les groupes identifiés :
- Drain : lame - drain de redon.
- Textile : compresse - mèche.
- Aiguille : pour suture.
- Dispositifs Médicaux Implantables (DMI) : à noter : les 7 oublis de DMI en chirurgie digestive correspondent à 4 boitiers d’anneau gastrique, 1 fragment d’anneau gastrique, 1 fragment de tubulure, 1 baguette d’iléostomie.
- Instrument : pince – fragment pince chirurgicale (rongeur).
Les suites de ces EIG : 27 patients ont bénéficié d’une nouvelle intervention chirurgicale pour ablation des corps étrangers, avec des suites globalement simples : un seul dossier signale une infection associée aux soins en post-opératoire de la reprise chirurgicale.
Pour ce qui concerne le 28e dossier, il s’agit du bris d’un instrument chirurgical lors d’une cure de hernie discale. l’extrémité du rongeur coudé s’est cassée lors de l’intervention. Malgré plusieurs tentatives, le corps étranger n’a pu être récupéré et la décision de le laisser en place a été prise pour éviter toute plaie durale ou vasculaire.
Les suites ont été simples, avec une évolution somatique favorable. Quelques années plus tard, la contre-indication à la réalisation de tout examen d’Imagerie à Résonnance Magnétique (IRM) a posé un problème dans la prise en charge d’autres pathologies…
Une approche prévention des risques
La présentation de l’exploitation de ces données est quantitative. Une approche qualitative est difficile car l’analyse de ces EI n’est pas disponible.
Il est possible néanmoins, à partir de nombreux retours d’expérience, d’évoquer certaines actions de prévention possibles pour éviter la survenue de ces évènements indésirables.
Concernant l’oubli de textile
Cette typologie d’événement indésirable est considérée comme évitable. Le non-respect du référentiel de bonnes pratiques de comptage des textiles est à l’origine de ces erreurs. Ces pratiques s’appuient sur plusieurs principes incontournables :
- Comptage systématique pour toutes les interventions où sont utilisés des textiles.
- Comptage des textiles un à un et par tous les professionnels impliqués dans la prise en charge de l’acte opératoire lors de l’intervention : distribution – utilisation – restitution.
- Concordance impérative entre compte initial et compte final.
Il semble nécessaire de repérer les situations qui peuvent compromettre ces bonnes pratiques et définir collectivement les barrières de défense pour installer des organisations sécures.
Il est préférable de bannir tous les textiles non-radio-opaques des blocs opératoires pour favoriser le repérage de ces derniers en cas de doute... et pour mettre en œuvre plus aisément des barrières de récupération ou d’atténuation.
Rappelons que cet item de comptage des textiles doit être renseigné dans le check-list de "sécurité du patient au bloc opératoire".
Concernant l’oubli d’aiguille
Cette typologie d’événement indésirable est considérée comme évitable. Tout comme le comptage des textiles, les principes de bonnes pratiques reposent sur le comptage des objets coupants–piquants–tranchants au bloc opératoire.
En plus de ce comptage rigoureux, l’organisation à mettre en œuvre autour de ce comptage repose sur une obligation de moyens matériels : pour chaque intervention, l’équipe chirurgicale doit disposer de boîtes plastiques de récupération d’aiguilles à sutures et lames de bistouris avec extracteur et surfaces aimantées(2). Elles permettent un comptage optimal et un stockage sécurisé après utilisation. La perte accidentelle d’aiguille serait ainsi évitée…
Rappelons que cet item de comptage des aiguilles doit être renseigné dans la check-list de "sécurité du patient au bloc opératoire".
Enfin, ces moyens matériels indispensables à la sécurité du patient participent également à la prévention des Accidents d’Exposition au Sang (AES) au bloc opératoire pour tous les professionnels de santé intervenant directement ou indirectement dans la réalisation de l’acte chirurgical.
Concernant l’oubli d’instrument
Cette typologie d’événement indésirable est considérée comme évitable pour ce qui concerne les instruments chirurgicaux entiers (et non les fragments d’instruments).
Les actions de prévention mises en œuvre peuvent être complémentaires :
- Comptage des instruments en salle d’opération : pour les interventions identifiées pour ce type de risque, il est fortement recommandé de procéder à leur comptage, et notamment pour les instruments de petite taille. Tel est le cas en chirurgie vasculaire par exemple…
Rappelons que cet item de comptage des instruments doit être renseigné dans la check-list de "sécurité du patient au bloc opératoire". - Signalement par le service de stérilisation d’une boite incomplète constatée lors de son reconditionnement : cette information doit être relayée systématiquement à l’équipe chirurgicale pour évaluer la nécessité d’un contrôle précoce par une imagerie médicale.
Pour ce qui concerne le bris accidentel d’un instrument, cet incident ne peut être considéré comme évitable car non prévisible par définition.
Cependant, un certain nombre de bris pourrait être anticipé par l’examen des instruments à la loupe lors du reconditionnement des ancillaires. Cet examen minutieux de chaque instrument permet à la fois de vérifier la qualité du nettoyage des instruments et leur intégrité. Pour ce dernier point, un professionnel "entraîné" peut repérer les instruments défectueux et procéder à leur remplacement.
Notons que tous les services de stérilisation ne sont pas dotés d’une loupe rétro-éclairante qui permet un examen minutieux et efficace.
Concernant l’oubli de DMI
Cette typologie d’événement indésirable est considérée comme évitable. Pour toute intervention qui prévoit l’ablation d’un DMI, il convient de mettre en œuvre une organisation rigoureuse pour éviter l’oubli de tout ou partie du matériel retiré.
Le DMI doit être isolé sur la table d’instrumentation pour vérifier que l’intégralité du matériel a bien été retirée en fin d’intervention. Cet inventaire doit être systématique.
Dans la série des 7 DMI oubliés, 6 concernent l’ablation d’un anneau gastrique. Cette action de prévention aurait sans nul doute permis d’éviter qu’une partie du dispositif soit oubliée dans le patient. On peut mettre en avant le même raisonnement pour la baguette d’iléostomie…
Concernant l’oubli de matériel de drainage
Cette typologie d’événement indésirable est plus complexe à prévenir. Pour les 5 dossiers recensés dans les observatoires, il s’agit à chaque fois d’une partie du matériel de drainage, drain de redon ou lame.
La diversité de ces dispositifs médicaux (fournisseurs et présentations multiples) ne favorise pas l’uniformité de leurs caractéristiques : longueur de drain perforé, diamètre, particularités de certains systèmes de drainage... Cette méconnaissance induite ne permet pas la dispensation de soins sécure, surtout au moment de leur ablation… Il peut s’écouler plusieurs semaines, voire plusieurs années, avant de mettre en évidence leur présence dans les zones opératoires…
La meilleure des actions de prévention à envisager est la transmission la plus exhaustive possible d’informations sur le système de drainage posé. Le document privilégié pourrait être le compte rendu opératoire : il faudrait que ce document soit communiqué aux paramédicaux en charge du patient en période post-opératoire, avec les caractéristiques du matériel installé.
En conclusion
Sur l’échantillon de l’étude, sur les 28 corps étrangers oubliés dans les suites d’une intervention chirurgicale, au moins 22 auraient pu être évités.
Cette étude quantitative ne représente que la partie émergée de l’iceberg, puisque les données statistiques issues des observatoires sont extraites à partir de réclamations des patients. Elles ne sont donc pas exhaustives et on peut imaginer qu’elles ne représentent qu’une partie de la problématique.
Chaque professionnel de santé doit s’approprier les outils de prévention qui sont proposés par la Haute Autorité de Santé et les instances représentatives des différents métiers du soin. Mais il convient d’insister sur le fait que leur utilisation demande une rigueur constante, au risque de générer des vulnérabilités supplémentaires : l’outil seul ne fait pas la sécurité des prises en charge. Le facteur humain reste une variable de plus à maîtriser pour des organisations sécures.
Pour aller plus loin
(1) Piloter la sécurité. Théories et pratiques sur les compromis et les arbitrages nécessaires. R. Amalberti. Paris. Springer. 2013
(2) Guide des matériels de sécurité - Santé Gouv.fr